失神・失神性めまいの鑑別診断 失神・失神性めまいの原因を診断していくための鑑別診断は表5のとおりである。 【表5】失神・失神性めまいの鑑別診断 1、心・大血管疾患(心原性失神) 1)アダムス・ストークス症候群 2[…]
失神・失神性めまいとは 失神(syncope:シンコピーと発音)とは一過性の意識消失で、その意識消失の時間は一般的には数分以下である。それに対して、失神性めまい(fainting)とは意識消失を伴わず失神の前段階であり、失神性めまいの症状[…]
神経調節障害(神経調節性失神)
1)神経調節性失神総論
神経調節障害が原因で起こる失神・失神性めまいを神経調節性失神(NMS:neurally mediated syncope)という。反射性失神とも言われ、血管迷走神経性失神(vasovagal syncope)、状況失神(situational syncope)、頸動脈洞性失神(carotid sinus syncope)がこれに含まれる。中でも血管迷走神経性失神が最も多い。神経調節性失神は、副交感神経作用の亢進、及び交感神経作用の抑制が原因で心収縮力低下、心拍数減少、血管拡張が起こったもので、神経原性ショックと同じ病態である。ちなみに、交感神経作用は心血管系の活動を亢進する作用で血管収縮、心収縮力亢進、心拍数増加を起こし、副交感神経作用は心血管系の活動を抑制する作用で血管拡張、心収縮力低下、心拍数減少を起こす。神経調整性失神は失神・失神性めまいの原因として最も多く、原因がほとんど器質的異常ではないので、予後はまず良好である。診断は、病歴から診断していく。
2)血管迷走神経性失神
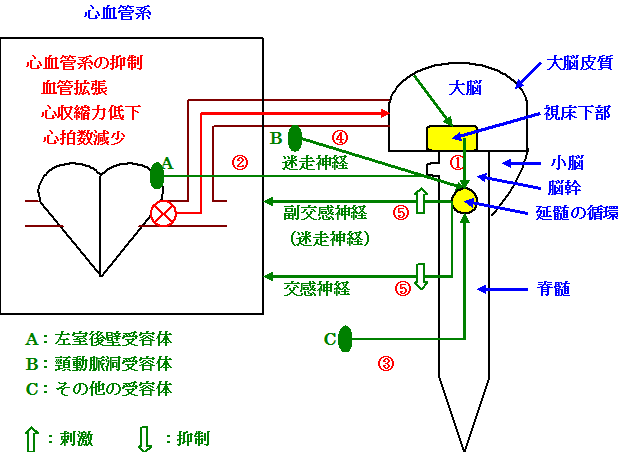
血管迷走神経性失神とは血管迷走神経反射(vasovagal reflex)によって起こる失神・失神性めまいである。過度の疼痛・緊張、立位・座位の同一姿勢の保持など肉体的・精神的ストレスが原因で起こり、これらのストレスがかかると交感神経亢進の刺激が心血管系に伝わる(図5・①)。ところが、あるところで生体はこれを過大反応と認識して左室後壁に存在する機械受容体から延髄の循環中枢に抑制の刺激を送り(図5・②)、最終的に副交感神経刺激・交感神経抑制(図5・⑤)となり心拍数低下・心収縮力低下、血管拡張が起こる。生体が過大反応と認識した後の反射をBezold-Jarisch反射(ベツォルト-ヤーリーシュ反射)という。ちなみに、失神患者における血管迷走神経性失神の割合は30~40%といわれている。
3)状況失神
状況失神とは、排尿・排便・咳嗽・嘔吐・息こらえなどのある特定の状況で誘発される失神・失神性めまいで、状況失神を起こす原因疾患を状況失神症候群という。排尿失神、排便失神、咳嗽失神などがその代表的なものである。これらは、胸腔内圧の上昇による静脈還流の減少や膀胱・腸管・気道などの心血管系受容体以外の受容体から延髄の循環中枢に副交感神経刺激・交感神経抑制の刺激が送られ起こったものである(図5・③→⑤)。

4)頸動脈洞性失神
頸動脈洞性失神とは、頸動脈洞刺激により起こる失神・失神性めまいで、頸動脈洞性失神を起こす原因疾患を頸動脈洞症候群という。具体的には、急激な頸部の回旋・伸展、ネクタイの締めすぎ、頸動脈洞マッサージなどで起こるものである。これは、頸動脈洞の刺激が延髄の循環中枢に副交感神経刺激・交感神経抑制の刺激が送られ起こったものである(図5・④→⑤)。

起立性低血圧(起立性失神)
起立性低血圧(orthostatic hypotension)とは、臥位または座位の体位から起立させた後に起こる低血圧で、その診断基準は表8のとおりである。
臥位または座位の体位から起立させた後3~5分以内に、以下の3つのうち少なくとも1つ以上の所見が出現したものをいう。通常、5分以内が推奨されている。
- 収縮期血圧が20mmHg以上の低下
または、収縮期血圧の絶対値が89mmHg以下に低下 - 拡張期血圧が10mmHg以上の低下
- 脳循環不全の徴候出現(失神・失神性めまい出現)
起立性低血圧が原因で起こる失神・失神性めまいを起立性失神(orthostatic syncope)というが、起立性失神は、慢性疾患である自律神経障害疾患や薬剤が原因によって起こる。他に、起立時に低血圧を起こす疾患として急性疾患である循環血液量減少性疾患(特に消化管出血)があるが、急性疾患が原因で起こるものは起立性失神の範疇には入らない。診断学的にもこれらは分けた方が理解しやすい。
正常人では、臥位から立位への体位変換による血圧の変動はほとんど認められないが、変性疾患(Shy-Drager症候群、Parkinson症候群、オリーブ橋小脳萎縮症など)、ニューロパシー(糖尿病性ニューロパシー、アミロイドニューロパシー)、高齢者の自律神経の病的機能異常などの慢性疾患をもっている場合や薬剤によって体位変換時の交感神経亢進機能が障害され起立性低血圧が起こり、循環不全が起こった結果として失神・失神性めまいが起こる。病態は神経原性ショックと同じである。
起立性低血圧起こしやすい薬剤としては、降圧薬(α遮断薬、β遮断薬、Ca拮抗薬、ACE阻害薬、利尿薬)、硝酸薬、精神神経作用薬、抗うつ薬、アルコールなどがある2)。しかし、薬剤が原因で起こる失神・失神性めまい(薬剤性失神)がすべて起立性低血圧を起こすわけではない。
薬剤(薬剤性失神)
薬剤が原因で起こる失神・失神性めまいを薬剤性失神という。その原因薬は、降圧薬(α遮断薬、β遮断薬、Ca拮抗薬、ACE阻害薬、利尿薬)、硝酸薬、抗不整脈薬、精神神経作用薬、抗うつ薬、抗パーキンソン病薬、アルコールなどである2)。薬剤性失神の機序は神経原性ショックや心原性ショックの機序と同じである。
薬剤性失神の原因薬剤は起立性低血圧の原因になる場合が多いが、すべての薬剤が起立性低血圧を起こすわけではない。薬剤性失神と薬剤による起立性失神は重複している部分が多い。
脳血管障害
脳血管障害が原因で起こる失神・失神性めまいとしては、椎骨脳底動脈循環不全(VBI:vertebro-basilar insufficiency)と、くも膜下出血(SAH:subarachnoid hemorrhage)がある。これらが失神・失神性めまいの原因疾患となる頻度は低く、これらが原因の場合はほとんどが意識障害となる。その理由は、これらは意識の系の障害であり、一般的には意識消失は持続し、一過性の場合は珍しいからである。これらは病歴・既往歴や症状から疑い、頭部CTやMRI・MRAが必要となる。
椎骨脳底動脈循環不全とは、椎骨脳底動脈系に起こる一過性脳虚血発作(TIA:transient ischemic attack)である。原因には、椎骨脳底動脈系の血栓・塞栓だけではなく、頚椎疾患による椎骨動脈の圧迫や鎖骨下動脈盗血症候群(subclavian steal syndrome)もある。テント下の局所神経症状(失調症、運動障害、感覚障害、言語障害など)、頭部CT、MRIによる椎骨脳底動脈系の虚血性病変、MRAによる椎骨脳底動脈の閉塞・狭窄病変の確認が必要となる。
くも膜下出血で意識消失した場合は一般的には意識障害となるが、時に意識消失が一過性で直ぐに意識が清明になることがある。この場合に失神と認識されるので要注意である。くも膜下出血で意識消失まで伴う場合は、頭痛(突然の激しい頭痛)、悪心・嘔吐が認められる。詳細は脳卒中の項を参照していただきたい。
精神疾患
精神疾患が原因で失神・失神性めまいが起こるものとしては、てんかん、心因性疾患、睡眠障害がある。てんかんとは、大発作、欠神発作、精神運動発作など、心因性疾患とはヒステリーやパニック障害など、睡眠障害とはナルコレプシーである。病歴・既往歴を確認することから診断を行う。てんかんの診断には脳波が必要となる。
その他
その他の原因としては過換気症候群、低酸素血症、低血糖などがある。過換気症候群は病歴と動脈血所見から容易に診断できる。また、低酸素血症や低血糖は一般的には意識障害となるが、意識障害を起こすには微妙な境界領域では失神・失神性めまいとして認識される場合がある。低酸素血症の診断は血液ガスから、低血糖の診断は血糖値の測定で診断できる。低酸素血症の場合は、その原因の診断と治療が重要となる。

